HÀNG NGHÌN TỶ VI KHUẨN TRONG RUỘT BẠN ĐANG GÓP PHẦN GIẢM NGUY CƠ UNG THƯ?
Hàng nghìn tỷ vi khuẩn sống trong ruột bạn đang âm thầm góp phần giảm nguy cơ ung thư của cơ thể - đây là điều khoa học vừa chứng minh rõ hơn bao giờ hết.
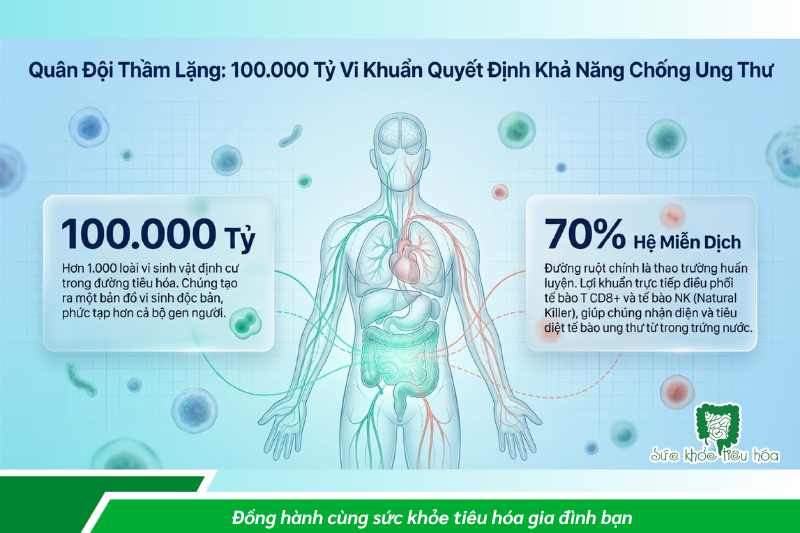
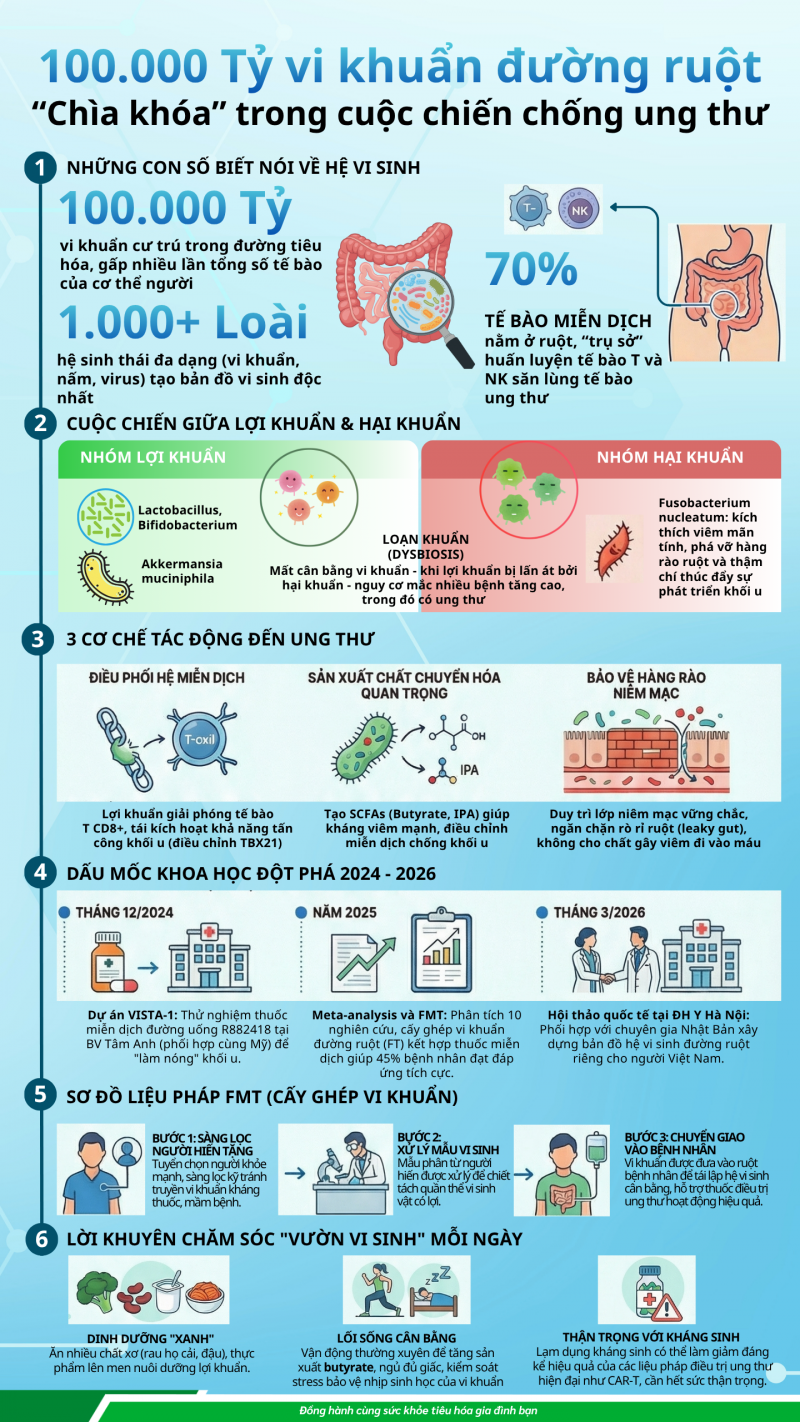
Bạn có biết: trong đường ruột của mỗi người có khoảng 100.000 tỷ vi khuẩn thuộc hơn 1.000 loài khác nhau? Chúng không chỉ giúp tiêu hóa thức ăn, mà còn đóng vai trò như một “quân đội thầm lặng” - điều phối hệ miễn dịch, kiểm soát viêm nhiễm, và thậm chí ảnh hưởng đến việc cơ thể có thể nhận diện và tiêu diệt tế bào ung thư hay không. Các phát hiện khoa học từ 2024–2025 đang thay đổi hoàn toàn cách chúng ta hiểu về mối liên hệ giữa đường ruột và ung thư.
Tổng quan về bài viết:
Mục lục bài viết
-
Hệ vi sinh đường ruột là gì?
-
Cơ chế: Vi khuẩn ruột ảnh hưởng đến ung thư như thế nào?
-
Bằng Chứng Khoa Học 2024–2025: Những Phát Hiện Đột Phá
-
Các Vi Khuẩn Quan Trọng Trong Phòng Chống Ung Thư
-
FMT — Cấy ghép vi khuẩn đường ruột: Liệu pháp mới tiềm năng
-
Việt Nam và nghiên cứu vi sinh đường ruột
-
Cách chăm sóc đường ruột để hỗ trợ phòng ung thư
-
Câu hỏi thường gặp (FAQ)
-
Tài liệu tham khảo khoa học
Tóm tắt
-
Cơ chế: Vi khuẩn tốt tạo ra các phân tử (như Butyrate) giúp “huấn luyện” hệ miễn dịch nhận diện và tiêu diệt tế bào lạ.
-
Mối nguy: “Leaky gut” (rò rỉ ruột) gây viêm mãn tính – mầm mống của các khối u.
-
Giải pháp: Ăn nhiều chất xơ (rau họ cải, đậu), bổ sung lợi khuẩn (Akkermansia, Lactobacillus) và hạn chế thực phẩm siêu chế biến.
Nghe có vẻ khó tin khi những vi khuẩn mắt thường không thấy lại là “huấn luyện viên” cho hệ miễn dịch, đúng không? Vậy thực chất chúng là ai, và con số 100.000 tỷ vi khuẩn mà các nhà khoa học nhắc đến có ý nghĩa gì đối với sự sống của chúng ta?
Hãy cùng bắt đầu hành trình tìm hiểu từ những khái niệm cơ bản nhất.
1. Hệ vi sinh đường ruột là gì?
Thuật ngữ “hệ vi sinh đường ruột” (gut microbiome) chỉ toàn bộ quần thể vi sinh vật - vi khuẩn, nấm, virus và các vi sinh vật khác - cư trú trong đường tiêu hóa của chúng ta. Mỗi người mang một "bản đồ vi sinh" độc đáo, bị ảnh hưởng bởi chế độ ăn, lối sống, tuổi tác, di truyền và thậm chí cả cách sinh ra (sinh thường hay sinh mổ).
Trong số các loài vi sinh vật này, vi khuẩn chiếm ưu thế. Chúng được chia thành hai nhóm chính:
-
Lợi khuẩn (beneficial bacteria): như Lactobacillus, Bifidobacterium, Akkermansia muciniphila - hỗ trợ tiêu hóa, kháng viêm và tăng cường miễn dịch.
-
Hại khuẩn (pathogenic bacteria): khi mất cân bằng, có thể kích thích viêm mãn tính, phá vỡ hàng rào ruột và thậm chí thúc đẩy sự phát triển khối u.
Khi hệ vi sinh mất cân bằng - gọi là loạn khuẩn (dysbiosis) (mất cân bằng vi khuẩn - khi lợi khuẩn bị lấn át bởi hại khuẩn) - nguy cơ mắc nhiều bệnh tăng cao, trong đó có ung thư. [1]

2. Cơ chế: Vi khuẩn ruột ảnh hưởng đến ung thư như thế nào?
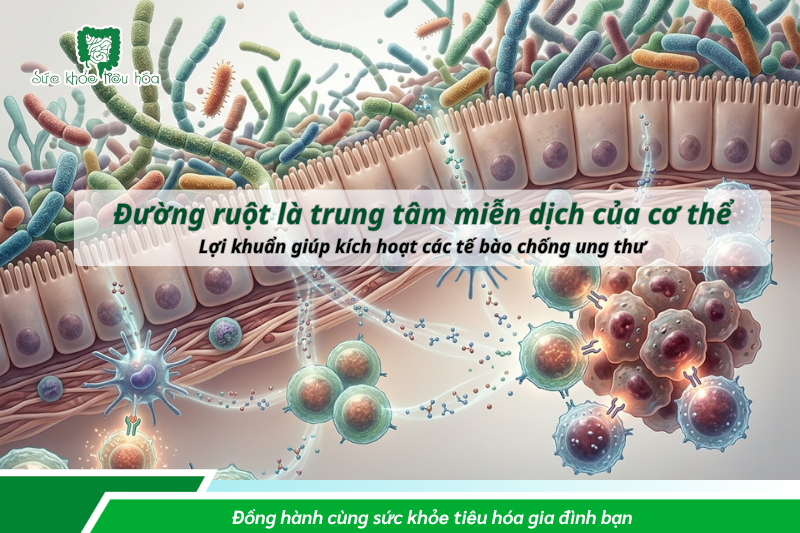
Hãy tưởng tượng hệ miễn dịch của bạn là một đội quân, và các vi khuẩn đường ruột chính là những “huấn luyện viên”. Nếu không có các huấn luyện viên này, quân đội sẽ trở nên lười biếng hoặc thậm chí tấn công nhầm vào chính cơ thể mình. Khi hệ vi sinh cân bằng, các huấn luyện viên này sẽ cấp “vũ khí” (chất chuyển hóa) giúp “binh sĩ” miễn dịch tinh nhuệ hơn trong việc săn lùng tế bào ung thư.
Cụ thể, các nhà khoa học đã tìm ra 3 con đường chính mà các "huấn luyện viên" này thực hiện:
2.1. Điều phối hệ miễn dịch
Hơn 70% tế bào miễn dịch của cơ thể tập trung tại đường ruột. Lợi khuẩn giúp “huấn luyện” các tế bào miễn dịch - đặc biệt là tế bào T CD8+ và tế bào NK (Natural Killer) - để nhận diện và tiêu diệt tế bào ung thư sớm. Khi hệ vi sinh mất cân bằng, khả năng giám sát miễn dịch này suy giảm rõ rệt. [2]
Một nghiên cứu quan trọng năm 2024–2025 trên tạp chí Cancer Cell cho thấy: trong một số trường hợp ung thư đại trực tràng ổn định vi vệ tinh (MSS CRC) (một dạng ung thư đại trực tràng vốn rất khó điều trị bằng thuốc miễn dịch), Fusobacterium nucleatum có thể sản sinh butyrate. Butyrate ức chế enzyme HDAC3/8 (histone deacetylase) bên trong tế bào T CD8+, dẫn đến hiện tượng acetyl hóa H3K27 tại promoter của gen TBX21 (một cách dễ hiểu là butyrate “khóa” một enzyme xấu lại, giúp gen TBX21 hoạt động và chính gen này tắt cái “phanh” đang kìm hãm tế bào miễn dịch). Điều này kích hoạt TBX21, và chính TBX21 mới là yếu tố trực tiếp ức chế phiên mã PD-1 — từ đó giải phóng tế bào T CD8+ khỏi trạng thái kiệt sức và tái kích hoạt khả năng tấn công khối u.[3]
|
⚠️ Lưu ý: F. nucleatum thường được biết đến là tác nhân thúc đẩy viêm và tiến triển ung thư đại trực tràng trong nhiều bối cảnh khác nhau. Cơ chế butyrate–HDAC–TBX21 này là phát hiện mới, vẫn đang được nghiên cứu sâu hơn và không áp dụng cho tất cả các loại ung thư. |
|
Để hiểu đơn giản về các thuật ngữ khoa học bên trên, hãy hình dung:
|
2.2. Sản xuất các chất chuyển hóa quan trọng
Vi khuẩn đường ruột tạo ra nhiều hợp chất có tác động trực tiếp lên tế bào:
-
Short-chain fatty acids (SCFAs) như butyrate, propionate: kháng viêm mạnh, bảo vệ niêm mạc ruột và ức chế tăng sinh tế bào ung thư.
-
Indole-3-propionic acid (IPA): được tạo ra khi Lactobacillus johnsonii phối hợp với Clostridium sporogenes, giúp điều chỉnh miễn dịch chống khối u.
-
Lipopolysaccharides (LPS): khi hại khuẩn chiếm ưu thế, LPS rò rỉ vào máu gây viêm toàn thân — yếu tố thúc đẩy nhiều loại ung thư.
2.3. Bảo vệ hàng rào niêm mạc ruột
Lớp niêm mạc ruột chỉ dày một tế bào nhưng là "hàng rào" ngăn vi khuẩn hại và các chất độc xâm nhập vào máu. Khi hệ vi sinh mất cân bằng, hàng rào này bị tổn thương (gọi là “leaky gut”), cho phép các chất gây viêm xâm nhập và kích thích tế bào ung thư phát triển. [5]
|
Hệ vi sinh đường ruột ảnh hưởng đến hiệu quả liệu pháp miễn dịch ung thư bằng cách điều biến phản ứng miễn dịch, tái cấu trúc môi trường khối u và sản xuất các chất chuyển hóa quan trọng. — Nature npj Biofilms and Microbiomes, 2025 [1] |
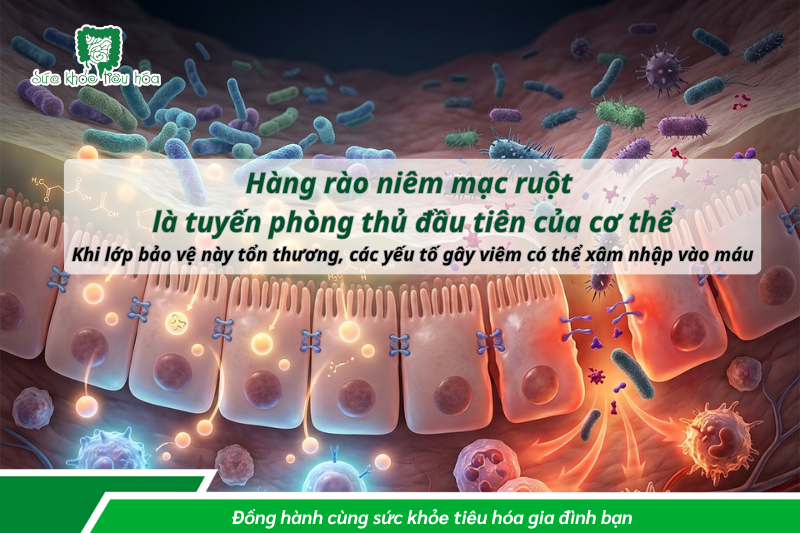
|
RÒ RỈ RUỘT LÀ GÌ? Hãy tưởng tượng hàng rào ruột của bạn như một “Chiếc rây lọc trà”:
|
3. Bằng Chứng Khoa Học 2024–2025: Những Phát Hiện Đột Phá
3.1. Vi sinh đường ruột quyết định ai đáp ứng với thuốc miễn dịch
Liệu pháp miễn dịch sử dụng các thuốc ức chế điểm kiểm soát miễn dịch (ICI) như anti-PD-1 (pembrolizumab, nivolumab) đang là hướng điều trị ung thư hàng đầu. Tuy nhiên, không phải bệnh nhân nào cũng đáp ứng. Nghiên cứu mới nhất chỉ ra rằng chính thành phần vi sinh đường ruột là yếu tố quyết định sự khác biệt này. [1][8]
Các nghiên cứu lâm sàng trên bệnh nhân ung thư hắc tố (melanoma), ung thư phổi không tế bào nhỏ (NSCLC) và ung thư tế bào gan (HCC) đều xác nhận: bệnh nhân có hệ vi sinh đa dạng hơn đáp ứng tốt hơn với ICI, trong khi những người có ít vi khuẩn đa dạng thường kháng thuốc. [1]
.jpg.png)
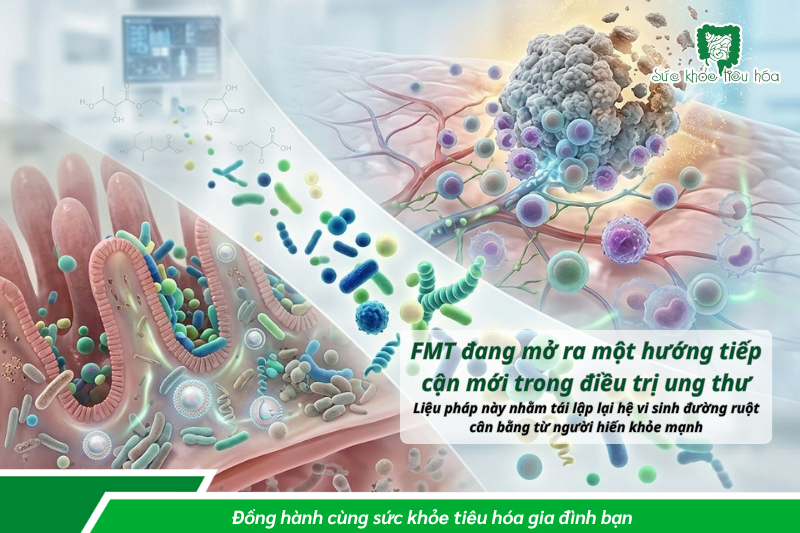
3.2. Phân tích meta 2025: FMT kết hợp ICI đạt tỷ lệ đáp ứng 43%
Một phân tích tổng hợp (meta-analysis) công bố năm 2025, tổng hợp 10 nghiên cứu với 164 bệnh nhân khối u rắn, cho thấy khi kết hợp cấy ghép vi sinh đường ruột (FMT) từ người hiến tặng khỏe mạnh với liệu pháp ức chế điểm kiểm soát miễn dịch (ICI), 43% bệnh nhân có dấu hiệu đáp ứng tích cực với điều trị - con số được xác nhận qua 10 nghiên cứu độc lập. [6]
Đặc biệt, khi kết hợp anti-PD-1 và anti-CTLA-4, tỷ lệ này tăng lên 60%.[6] Tuy nhiên, các tác giả cũng nhấn mạnh rằng đây vẫn là bằng chứng sơ bộ, cần thêm các thử nghiệm ngẫu nhiên có đối chứng lớn hơn để xác nhận hiệu quả và an toàn dài hạn.
3.3. Multi-omics 2024–2025: Công nghệ mới giúp “chụp X-quang” toàn bộ hệ vi sinh - và phát hiện bất ngờ
Các nhà khoa học hiện sử dụng công nghệ multi-omics - kết hợp phân tích gene, protein và chất chuyển hóa - để vẽ bản đồ chi tiết mối quan hệ vi sinh-miễn dịch-ung thư. Năm 2024-2025, theo các nghiên cứu multi-omics gần đây (ví dụ Zhu et al., 2025) đã xác định 5 kiểu hình vi sinh liên quan đến đáp ứng điều trị, trong đó chất chuyển hóa phenylethyl fluoride có tương quan nghịch với hiệu quả anti-PD-1. [1]